Podcast: Play in new window | Download (Duration: 18:53 — 13.0MB)
Subscribe: Google Podcasts | RSS
Odcinek szesnasty podcastu Ortopedia – Moja Pasja!
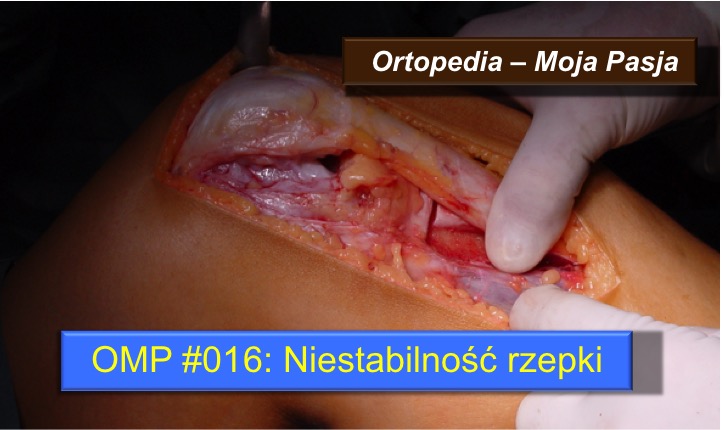
Niestabilność rzepki – Jak to leczyć?
W tym odcinku omawiam problematykę niestabilności rzepki. Dowiesz się na czym polega niestabilność oraz jakie są jej rodzaje. Wspólnie poszukamy możliwych przyczyn tej choroby, będących odchyleniami od prawidłowej budowy stawu kolanowego, a w zasadzie całej kończyny dolnej. Na tym nie dość, bo przecież warto dowiedzieć się również jaką drogę leczenia wybrać w zależności od stwierdzonej przyczyny patologii.
W tym odcinku podcastu usłyszysz:
- 1:55 Jaka jest różnica pomiędzy zwichnięciem a niestabilnością
- 4:04 Do czego służy i czy warto rekonstruować więzadło rzepkowo-udowe przyśrodkowe
- 8:17 Boczne ustawienie guzowatości kości piszczelowej – jakie ma znaczenie i co to jest medializacja
- 11:50 Problem dysplazji stawu rzepkowo-udowego
- 13:23 Czy niestabilność rzepki może zależeć od rotacji kości
Linki:
– Zwichnięcie rzepki – pierwszorazowe u dziecka www.drmick.pl/009
– Wydruk 3D a Ortopedia – www.drmick.010
– Wydruki 3D – Jakub Piękoś – j.a.piekos@gmail.com
Niestabilność rzepki – Jak to leczyć? – podcast w formie audio i wideo
Podcast udostępniam na wszelakich aplikacjach podcastowych typu iTunes (i wszystich które korzystają z katalogu iTunes) oraz Spotify, Google Podcast, Stitcher, iHeart Radio, Android
Oglądając wideo zasubskrybuj proszę kanał na YouTube oraz kliknij symbol dzwoneczka, dzięki temu otrzymasz powiadomienie, gdy opublikuję nowy film.
A jeśli wolisz czytać to śmiało przewijaj w dół lub pobierz tekst w wersji PDF
Niestabilność rzepki to poważna dysfunkcja stawu kolanowego. Choroba zazwyczaj zaczyna się już w dzieciństwie ale problem dotyczy również, a może w szczególności dorosłych.
Co to za przypadłość? Skąd się bierze? Jak to leczyć? O tym właśnie dzisiaj opowiem.
A już na samy początku, zachęcam Cię do subskrypcji mojego podcastu, lub do subskrypcji kanału Doktor Mick na youtube, gdzie znajdziesz ten podcast w wersji video. Jest tam również wiele filmów z technikami operacyjnymi, gdybyś był ciekawy jak one wyglądają.
Zapraszam zaraz po intro.
Witam Cię bardzo serdecznie w szesnastym odcinku podcastu Ortopedia Moja Pasja. Ja nazywam się Michał Drwięga, jestem ortopedą, a w podcaście omawiam problemy ortopedyczne, pokazuje jak pracuje, czym kieruję się proponując konkretny sposób leczenia oraz jakie są jego alternatywy i możliwe powikłania. Jeśli interesujesz się ortopedią, szukasz rozwiązania swojego problemu po urazie lub uczysz się ortopedii – koniecznie wysłuchaj tej audycji!
Nawiązanie do OMP #009 01:10
Dzisiejsza audycja bardzo ściśle nawiązuje do dziewiątego odcinka podcastu, gdzie omawiałem już tematykę rzepki. Tam omawiałem anatomię stawu rzepkowo-udowego, czynniki predysponujące do zwichnięcia oraz postępowanie po zwichnięciu pierwszorazowym.
To co dzisiaj chcę omówić, tak bardzo bazuje na tych informacjach, że jeśli nie natrafiłeś/natrafiłaś na tamten odcinek to gorąco sugeruję najpierw przesłuchanie odcinka dziewiątego. Znajdziesz go pod adresem www.drmick.pl/009 ale również bezpośrednio w aplikacjach podcastowych i na youtubie na moim kanale Doktor Mick. Linki znajdziesz oczywiście w notatkach.
Jaka jest różnica pomiędzy zwichnięciem a niestabilnością? 01:55
Zacznę od wyjaśnienia, jaka jest różnica pomiędzy zwichnięciem a niestabilnością. Chyba że wiesz, to możesz przeskoczyć od razu do następnego rozdziału.
Zwichniecie to epizod trwałej, całkowitej utraty kontaktu powierzchni stawowych danego stawu. Czyli powierzchnie danego stawu są cały czas w kontakcie ze sobą, ślizgają się w określonym zakresie względem siebie i nagle coś powoduje, ze ten kontakt zostaje utracony. Następuje zwichnięcie stawu. Taki staw wymaga nastawienia (zazwyczaj przez kogoś kto wie jak to zrobić) lub czasem dochodzi do repozycji samoistnej.
Kiedy rzepka zwichnie się po raz pierwszy w życiu, mówimy o zwichnięciu pierwszorazowym. O leczeniu takiego, mówiłem właśnie w dziewiątym odcinku podcastu. Czasem może to być pierwsze i za razem ostatnie zwichnięcie. Nigdy więcej już nie dochodzi do zwichnięcia. Jeśli jednak taka sytuacja nawraca i rzepka ulega zwichnięciu po raz drugi i kolejny, powiemy już o niestabilności. Czyli rzepka ma już tendencję do zwichania się, kilka razy już to zrobiła i nigdy nie wiemy kiedy będzie ten następny raz.
Rodzajów niestabilności może być kilka, chociaż w nazewnictwie używamy znowu słowa zwichnięcie.
Mamy więc:
- zwichnięcie nawrotowe – pojawia się od czasu do czasu
- zwichnięcie nawykowe – kiedy rzepka zwicha się przy każdym zgięciu stawu
- zwichnięcie utrwalone – wtedy rzepka jest zwichnięta cały czas i nie wraca na swoje miejsce – to najgorszy scenariusz i z góry współczuję wszystkim których to dotyka, bo leczenie tego jest bardzo ciężkie.
Omówione przeze mnie w dziewiątym odcinku przyczyny zwichnięcia pierwszorazowego, mogą być oczywiście przyczynami niestabilności rzepki. Było tam o urazach bezpośrednich, urazach skrętnych oraz o skoślawieniach.
Dziś odniosę się do leczenia odchyleń od prawidłowej budowy stawu, doprowadzających do niestabilności.
Więzadło rzepkowo-udowe przyśrodkowe 04:04
Zanim jednak przejdę do tematu, jeszcze jedna dygresja. Wiemy, że rzepka, aby nie uciekała do boku jest stabilizowana przez więzadło rzepkowo-udowe przyśrodkowe. WRzUP lub jak kto woli MPFL, czyli Medial Patello-Femoral Ligament. Aby rzepka zwichnęła się, to więzadło musi się urwać. Skoro tak, to w niestabilności rzepki, więzadło to jest trwale uszkodzone.
Spotykam pacjentów, którzy niezależnie od przyczyny powstania niestabilności, kwalifikowani są jedynie od otworzenia ciągłości tego więzadła. Pacjent jest więc poddawany operacji w czasie której w różny sposób odtwarzana jest ciągłość tego więzadła. W różny sposób, bo można powiedzieć, każdy magister ma swój system.
Jak można naprawić WRzUP?
Szycie
Możliwości jest wiele. Najłatwiej jest zeszyć więzadło. Czasem da się to zrobić, jeśli odrywa się ono od rzepki. Częściej jednak uszkadza się przyczep do kości udowej i wtedy szycie nie bardzo się udaje. Generalnie wyniki szycia MPFL są złe.
Rekonstrukcja
Więzadło można odtworzyć z własnego ścięgna pacjenta – najczęściej ze znajdującego się w okolicy ścięgna mięśnia półścięgnistego lub smukłego. Jest też fajna technika z użyciem ścięgna mięśnia przywodziciela wielkiego. Problem w zabiegach z wykorzystaniem własnego ścięgna jest taki, że jednak okaleczamy w pewnym sensie pacjenta. Na dodatek, ten materiał często można lepiej użyć do bardziej poważnych rekonstrukcji.
Braceing
Modna jest obecnie technika tzw. braceing’u, czyli wzmocnienia więzadła sztuczną taśmą rozpiętą pomiędzy przyczepami. Ja o ile jestem zwolennikiem Internal Bracingu przy wzmacnianiu szytego więzadła krzyżowego przedniego, o tyle przy wrzupie nie mam przekonania.
Allograft
Osobiście, najczęściej wzmacniam więzadło allogeniczną powięzią szeroką, czyli tkanką od dawcy uzyskaną z banku tkanek.
Czy izolowana rekonstrukcja WRzUP ma sens?
Pytanie tylko, czy izolowana rekonstrukcja tego więzadła, niezależnie od przyczyny niestabilności rzepki, to prawidłowa decyzja? Wg mnie, jeśli mamy do czynienia z dziećmi, u których zabiegi „kostne” są przeciwwskazane, to izolowana rekonstrukcja ma sens. Jednak u tych, którzy wzrost zakończyli, należy poszukiwać przyczyny niestabilności. Myślę, że należy dążyć do takiej sytuacji, że po naszym leczeniu rzepka jest zbalansowana, czyli w trakcie ruchu, siły na nią oddziałujące równoważą się i nic nie ściąga jej do boku. Wtedy więzadło rzepkowo-udowe przyśrodkowe praktycznie przestaje być potrzebne, a rekonstruuje się je jedynie po to, aby nawet ręką nie dało się zsunąć rzepki do boku. W przeciwnym razie pacjent cały czas może mieć obawę, i pomimo, że rzepka nie będzie się zwichać, on sam nie będzie w stanie jej zaufać.
Skutki izolowanej rekonstrukcji WRzUP
Co stanie się jeśli poprzestaniemy na samej rekonstrukcji MPFL? Po pierwsze możemy doprowadzić do nadmiernego przyparcia rzepki do przyśrodka, co będzie skutkowało uszkodzeniami chrząstki w tej części stawu i bólem. Po drugie uzależniając stabilność tylko od więzadła, ryzykujemy ponowne zwichnięcie, bo raczej wątpię, aby było ono mocniejsze niż oryginalne, a skoro oryginalne się uszkodziło, to tylko jest tylko kwestią czasu kiedy nastąpi kolejne zwichnięcie.
Podsumowując. Przede wszystkim doprowadzamy do balansu sił działających na rzepkę, a więzadło rzepkowo-udowe przyśrodkowe tylko opcjonalnie dokładamy jeśli wyjściowo pacjent ma mocno pozytywny „test obawy”.
Całościowe spojrzenie na obraz kliniczny
No to w końcu chyba mogę przejść do mojego głównego tematu. Powiem o poszczególnych odchyleniach i możliwościach ich korekcji. Jeszcze raz powtarzam, że podjęcie decyzji o leczeniu operacyjnym niestabilności rzepki, musi być oparte na całościowym spojrzeniu na obraz kliniczny, ocenie wszystkim możliwych odchyleń. Nie można podejmować decyzji o leczeniu sprawdzając tylko jeden wybrany parametr.
Boczne ustawienie guzowatości kości piszczelowej 08:17
Najczęściej spotykana sytuacja, to boczne ustawienie guzowatości kości piszczelowej.
Kąt Q
W prawidłowo zbudowanym stawie kolanowym jest tak, że jeśli poprowadzimy linię prostą nad udem, wzdłuż mięśnia czworogłowego w kierunku rzepki, to kontynuując tę linię, powinniśmy iść wzdłuż więzadła rzepki aż natrafimy na jego przyczep w postaci guzowatości kości piszczelowej. Zazwyczaj tak się nie dzieje. Zazwyczaj mijając rzepkę, aby nasza linia trafiła w guzowatość, musimy nieco skręcić w kierunku bocznym. Kąt o który odginamy linię nazywany kątem Q. Dopuszczalna wartość tego kąta to 15 stopni. Kąt Q możemy więc wyznaczyć badając pacjenta.
TT-TG
W praktyce ortopedycznej posługujemy się jednak bardziej precyzyjnym parametrem określanym jako TT-TG, czyli Tibial Tuberosity – Trochlear Grove. W tłumaczeniu jest to odległość w milimetrach w płaszczyźnie czołowej, pomiędzy guzowatością kości piszczelowej a bruzdą międzykłykciową. Prawidłowo nie powinna ona przekraczać 15mm. Graniczna wartość to 15-20 a powyżej 20 może już być przyczyną niestabilności rzepki i może być wskazaniem do tzw. medializacji guzowatości kości piszczelowej. Co to ta medializacja?
Medializacja guzowatości kości piszczelowej 09:36
Medializacja to nic innego, jak tylko operacyjne przesunięcie przyczepu więzadła rzepki wraz z fragmentem kości piszczelowej, czyli guzowatością, w kierunku przyśrodkowym. Tak aby stanęła w linii prostej z mięśniem czworogłowym.
Potocznie zabieg ten nazywany jest osteotomią Fulkersona, od nazwiska chirurga, który pierwszy opisał tę technikę w 1982r, czyli nie tak znowu dawno. Oryginalna osteotomia Fulkersona to jednak anteromiedializacja, czyli jednoczasowe przesunięcie guzowatości do przodu i do przyśrodka. Tak robimy, kiedy chrząstka w stawie rzepkowo-udowym jest już mocno zniszczona i chcemy ją dodatkowo odciążyć. Zmieniając kąt cięcia kości, czyli tnąc całkowicie poziomo, w płaszczyźnie czołowej, możemy tylko przesunąć przyczep do przyśrodka, a to jak się okazuje to już operacja Trillat opisywana jeszcze w 1964r.
Technik wykonania takiej osteotomii jest oczywiście znowu wiele i pewnie większość z oryginalną techniką nie ma już wiele wspólnego. Powstało wiele modyfikacji technicznych pod względem wykonania, ale idea pozostaje ta sama.
Technika medializacji guzowatości
Operację taką przeprowadza się wykonując odpowiednie cięcie skóry po bocznej stronie kolana. Sama guzowatość jest praktycznie pod skórą, więc dostęp do niej nie jest skomplikowany. Złuszczamy jedynie nieco przednią część mięśnia piszczelowego przedniego i jesteśmy na miejscu. Pozostaje odciąć wystającą guzowatość, tak jakbyśmy ścinali wierzchołek pasma górskiego. Kończyna w trakcie zabiegu leży poziomo a guzowatość jest do góry. Jeśli w takiej sytuacji cięcie poprowadzimy poziomo, to potem po przesunięciu fragmentu uzyskujemy prostą medializację. Jeśli jednak płaszczyznę cięcia poprowadzimy od boku i dołu w kierunku do przyśrodka i nieco do góry, to uzyskamy dodatkowo przesunięcie fragmentu do góry, czyli tak naprawdę do przodu, gdyby pacjent stał. Wtedy uzyskujemy anteromedializację. Guzowatość mocujemy wstępnie w nowym miejscu drutem K i sprawdzamy stabilność rzepki. Jeśli wszystko pasuje, mocujemy ją ostatecznie zazwyczaj dwiema śrubami.
Dysplazja stawu rzepkowo-udowego. 11:50
Drugi parametr do oceny to dysplazja stawu rzepkowo-udowego. Wiemy, że rzepka mając wypukłą powierzchnię stawową, powinna ślizgać się po wklęsłej powierzchni stawowej na kości udowej. Dysplazja stawu rzepkowo udowego polega na tym, że bruzda jest płaska lub wręcz wypukła. W takiej sytuacji rzepka traci swoją stabilizację kostną.
Jeśli wyobrazisz sobie toczącą się kulę, to jeśli będzie ona przemieszczała się w rynience, to jej tor ruchu będzie stabilny. Jeśli po płaskiej powierzchni, to już nie do końca będzie przewidywalny. Jeśli zaś powierzchnia po której toczy się kula będzie wypukła, to już nikt nie przewidzi w którą stronę się ona zsunie. Tak samo jest z dysplazją stawu rzepkowo-udowego.
Leczenie dysplazji stawu rzepkowo-udowego
Co więc możemy zrobić w takiej sytuacji? Wypada oczywiście zmienić wypukłą lub płaską bruzdę w rynienkę. Taki zabieg polega na podniesieniu powierzchni chrzęstnej, usunięciu części kości spod niej na następnie na wtórnym umocowaniu chrząstki i odtworzeniu bruzdy. Zabieg taki obarczony jest niestety ryzykiem niedokrwienia i uszkodzenia powierzchni chrzęstnej. Dodatkowo należy pamiętać, że dysplazja bruzdy, wiąże się często z tym, że kształt powierzchni na rzepce jest dopasowany do niej, czyli rzepka nie jest wypukła a właśnie wklęsła. Jeśli w takiej sytuacji pogłębimy bruzdę, to może ona nie pasować potem do rzepki, a zmian kształtu rzepki, chociaż również możliwa, nie jest już taka oczywista.
Zaburzenia rotacyjne kości 13:23
Trzecie zagadnienie które należy brać pod uwagę w leczeniu niestabilności rzepki to zaburzenia rotacyjne, zarówno kości udowej jak i kości piszczelowej.
Ten temat do niedawna był całkowitym tabu. Najgorzej, że do dzisiaj jest wielu ortopedów, którzy negują tę etiologię.
Teoria dotycząca zaburzeń rotacyjnych
W warunkach fizjologicznych, koniec dalszy kości udowej jest zrotowany względem końca bliższego o odpowiedni kąt. U dorosłego uważa się, że jest to około 12 stopni.
Co stanie się, jeśli ten kąt będzie wynosił u kogoś 40 stopni?
W takiej sytuacji przy prawidłowo ustawionym stawie biodrowym, kolano zamiast być ustawione do przodu, będzie „patrzyło” do wewnątrz. Kiedy pacjenta położymy, jego kończyny w naturalny sposób zrotują się do wewnątrz. Zarówno kolano jak i stopa będą zwrócone do środka.
Ponieważ źle chodzi się ustawiając stopy do środka, pacjent podświadomie będzie rotował biodra na zewnątrz – zaburzając w ten sposób stabilizację miednicy. Będzie dochodziło również do nadmiernej rotacji zewnętrznej na stawie kolanowym a co za tym idzie nadmiernie bocznie ustawianej guzowatości kości piszczelowej i ściągania rzepki do boku.
Podobnie dzieje się w przypadku zaburzeń rotacji kości piszczelowej. Tu rotacja może być zaburzona już na odcinku pomiędzy powierzchnią stawu a przyczepem guzowatości, co powoduje, że z jednej strony już sama guzowatość wydaje się być bocznie, a z drugiej, cała goleń, razem ze stopą ustawia się nadmiernie do boku. Efekt : chodząc staramy ustawić się stopę na wprost, co powoduje zrotowanie całej kończyny do wewnątrz i tym razem mięsień czworogłowy ciągnie rzepkę do boku.
Takie zaburzenie rotacji jest szczególnie ciekawe, bo mierząc wspominany na początku parametr TT-TG będzie on oczywiście za duży i jeśli ktoś postanowi zrobić medializację, to sprawi, że ostatecznie rzepka będzie całkowicie po wewnętrznej stronie nogi!
Diagnostyka zaburzeń rotacyjnych
Tak więc, przed podjęciem ostatecznej decyzji co do wyboru sposobu leczenia, należy sprawdzić rotacje poszczególnych kości. Sprawny klinicysta wysnuje odpowiednie wnioski, już na podstawie całościowego badania klinicznego, oceniając zakresy ruchomości kończyny dolnej oraz ustawienia stawów względem siebie. Jedynym badaniem dodatkowym, które przychodzi z pomocą w ocenie rotacji kości jest odpowiednio przeprowadzone badanie z użyciem tomografii komputerowej, w czasie której wykonuje się po kilka skanów przez staw biodrowy, kolanowy i skokowy.
Osteotomie derotacyjne
Do korekcji zaburzeń rotacyjnych, znów wykorzystuje się odpowiednie osteotomie, w tym przypadku osteotomie derotacyjne. Dosyć prosto jest odrotować kość udową Przecinamy kość a po zrotowaniu odłamów stabilizujemy je śródszpikowo, czyli przy pomocy odpowiedniego pręta wprowadzanego do wewnątrz kości. Dokładnie takiego samego jaki jest używany przy niektórych złamaniach kości udowej.
Dużo trudniej leczy się zaburzenia rotacji kości piszczelowej, szczególnie te wspominane przeze mnie, gdzie korekcji należy dokonać bardzo wysoko, powyżej przyczepu więzadła rzepki a poniżej powierzchni stawowych i wszelakich przyczepów mięśni zginaczy. Tu wymagana jest ogromna precyzja, bo miejsca do cięcia kości jest niewiele, a jeszcze na dodatek wokół jest wiele ważnych struktur miękkich jak nerwy i naczynia. Tu z pomocą przychodzi możliwość trójwymiarowego planowania komputerowego z możliwością zaprojektowania i wydrukowania w technologii 3D przymiaru do wykonania osteotomii. Jeśli interesuje Cię, jak to robimy to znów odsyłam do wcześniejszego odcinka podcastu, mianowicie do odcinka dziesiątego, gdzie znajdziesz mój wywiad z Jakubem Piękosiem, specjalistą inżynierem od medycznych wydruków 3D.
Na koniec chciałbym przestrzec przed wszystkimi „nieanatomicznymi” technikami stabilizacji rzepki, których w książkach do ortopedii jest bez liku. I co prawda nie zamierzam ich całkowicie potępiać, czasem sama idea albo elementy z tych zabiegów, w trakcie operacji są wykorzystywane. Ale raczej nie jako izolowane w leczeniu niestabilności. Odtworzenie anatomii i przywrócenie balansu mechanicznego, to właśnie powinno przyświecać w leczeniu chirurgowi.
Zakończenie 18:09
To chyba tyle, co chciałem dzisiaj przekazać. Mam nadzieję, że te rozważania przydadzą się komuś, kto boryka się z problemem niestabilności rzepki.
Na koniec, jak zwykle dziękuję Ci za wspólnie spędzony czas i życzęwielu udanych, zdrowych i bezpiecznych aktywności sportowych. Do usłyszenia.
Szanowny Panie Doktorze,
z zainteresowaniem słuchałam Pana podcastu, gdyż jestem osobą, która od ponad 15 lat mierzy się z niestabilnością zarówno rzepki prawej, jak i lewej. Pierwszy raz rzepka zwichnęła się kiedy miałam 8 lat (obecnie mam 23), w nerwach i stresie wepchnęłam ją na swoje miejsce. Takie sytuacje zdarzały się dość często, rzepka w prawym kolanie zwichnęła się ok 10x. Przy części z nich nastąpiła samoistna repozycja a w niektórych przypadkach musiałam sama ją „nastawić”. Do ortopedy z tym problemem trafiłam dość szybko, lecz nie zostały wykonane żadne dokładniejsze badania, jak rezonans czy choćby RTG. Miałam wykonane USG, w którym lekarz powiedział, że nie widzi żadnych nieprawidłowości i tak było mówione przez wiele kolejnych lat a sytuacja ze zwichnięciem się powtarzała. W 2016 roku trafiłam do ortopedy, który zaproponował rekonstrukcję więzadła MPFL, lecz bez żadnych badań. Po badaniu palpacyjnym stwierdził, że torebki stawowe są mocno rozciągnięte, więzadło jest obluzowane i jest uogólniona wiotkość stawów. W 2019 roku po konsultacji z innym ortopedą i wykonaniu badań RTG oraz MR została wykonana operacja rekonstrukcji więzadła MPFL – implantem Neoligaments. Niestety, ale kolano wyglądało po operacji strasznie, obrzęk był bardzo bardzo mocny, płyn nie chciał schodzić, kolano się strasznie trzęsło mimo wzmacniania mięśni. Od operatora słyszałam, że jest wszystko dobrze, wysięku nie ma i taki stan rzeczy jest normalny. W sierpniu wykonałam badanie USG, w którym wyszło, że w kolanie jest krwiak 12mm. Pan Doktor powiedział, że płynu nie ściągnie bo jest go za mało. W październiku kiedy było coraz gorzej pojechałam do innego ortopedy i Pan Doktor jak zobaczył kolano od razu wysłał na pilny MR. W badaniu wyszło, że płynu już jest 16mm, wszystko było mocno obrzęknięte i dość silny stan zapalny. Po powrocie do lekarza z wynikiem zostało wystawione skierowanie na operację – usunięcie elementów stabilizujących, ponowna rekonstrukcja MPFL oraz medializacja guzowatości kości piszczelowej. Ze skierowaniem udałam się do jednej z Klinik w Poznaniu, zostałam zapisana na Oddział Ortopedii w celu wykonania artroskopii [tak było mówione początkowo]. Po przyjęciu na Oddział, kiedy lekarze zapoznali się z wynikiem MR zrozumieli, że problem tak naprawdę jest o wiele poważniejszy niż się na początku wydawało. Zostałam przedstawiona na Konsylium lekarskim, gdyż nie było do końca wiadomo co robić i jakie podjąć kroki, aby efekt był dobry. Zostały wykonane zdjęcia RTG – 30,60 stopni rzepka oraz obu kończyn na kliszy skoliozowej. W trakcie Konsylium został ustalony 2-etapowy proces leczenia. 9.01 został wykonany pierwszy etap – usunięcie implantu stabilizującego z kości udowej, zszycie torebki stawowej przyśrodkowej, a także ustawienie rzepki prawidłowo w torze. Lekarz wspomniał, że w momencie usunięcia elementu stabilizującego kolano się samo odbarczyło. Jeszcze przed operacją w trakcie badania wyszło, że jest niestabilność stawu przód – tył + rzepka się dalej podwicha. Po operacji przez 2msc chodziłam w ortezie + oczywiście miałam rehabilitację, która na początku przynosiła całkiem dobre efekty, gdyż rzepka była dość stabilna. Pod koniec marca doszło do urazu prawodopobnie przy wykonywaniu wykroków i zostały uszkodzone, jak się później okazało obie łąkotki. W marcu został również wykonany rezonans podczas, którego wyszło, że jest znacznie zwiększona ilość płynu w zachyłkach nadrzepkowych a do tego uszkodzony mocno róg tylny łąkotki przyśrodkowej z przerwaniem ciągłości obu powierzchni stawowych łąkotki. W maju podczas wizyty u operatora zapadła decyzja, że robimy artro + rekonstrukcję więzadła MPFL, ale tym razem z pobraniem ścięgna mięśnia prostego. 1.07 została wykonana operacja – artroskopia stawu kolanowego, usunięcie niestabilnych elementów łąkotki bocznej i przyśrodkowej [tak, podczas artroskopii okazało się, że łąkotka boczna również była dość mocno rozwalona i nie było czego szyć], przecięcie fałdu podrzepkowego shaverem, rekonstrukcja więzadła MPFl sposobem Finka, z użyciem śruby biowchłanialnej 7/28mm. Po operacji prawie 9tyg w ortezie, 6tyg o kulach. 1.10 minęły 3msc od operacji, lecz problem nie zniknął. Rzepka o ile się nie zwicha to jest totalnie niestabilna, jest w torze i to chyba najlepsza wiadomość z tego wszystkiego. Lekarz podczas ostatniej wizyty określił, że rzepka jest niestabilna w płaszczyźnie czołowej + jest niestabilność stawu przód – tył [ACL był sprawdzany podczas artroskopii i było z nim wszystko w porządku]. We wrześniu był wykonany MR, ale nie dał odpowiedzi ani na pytanie skąd aktualny ból kolana [boli podczas wchodzenia, schodzenia po schodach, podczas próby zrobienia przysiadu, podczas obciążania jakiegokolwiek nogi, wstawania z krzesła, w nocy, szybszego chodzenia, głównie ból zlokalizowany jest po zewnętrznej stronie rzepki przy styku z kością, promieniuje w głąb kości lub do wewnętrznej strony kolana] oraz obrzęk [głównie lokalizuje się nad rzepką po zewnętrznej stronie]. Tak naprawdę lekarze na oddziale nie wiedzą co mają robić, gdyż kolano odrzuca wszystko. Podczas artro wyszło, że jest dość mocna chondramalacja rzepki, 31.08 został podany kwas hialuronowy do kolana [Biolevox HA one 2,5%] – w dzień podania kwasu było wszystko idealnie, kolano nie bolało. Na drugi dzień zaczęła się udręka, kolano strasznie spuchło, zrobiło się gorące, nie dało się zejść po schodach, wejść pod nie, przejście z pokoju do kuchni wiązało się z uginaniem nogi i kompletnym brakiem stabilności. 3.09 pojechałam na SOR, gdzie lekarz powiedział, że jest silny stan zapalny i zapisał Cipronex 500. Po ponad 10 dniach objawy ustąpiły, lecz problem ze zgięciem kolana pozostał. Dopiero dzisiaj gdzieś kolano zaczyna się więcej zginać. Obecne zgięcie jest około 120 stopni, lecz przy końcowej fazie pojawia się ból. Krepitacje, które były dość silne przed kwasem to po jego podaniu ustąpiły na jakieś 2tyg, niestety po tym czasie wróciły na nowo z taką samą siłą. Podczas ostatniej wizyty u fizjoterapeutki mówiła, że jak porównuje obie nogi i udo to prawa noga to totalny flak, nie chce się wzmacniać mimo wieeelu wizyt u fizjo, masy ćwiczeń, spacerów, jazdy na rowerze stacjonarnym. Odrzuca wszystko, dosłownie wszystko. Na dzień 27.10 zostało wyznaczone Konsylium lekarskie, aby większa ilość lekarzy mogła sprawdzić to kolano i wspólnymi siłami ustalić dalszy plan leczenia, o ile taki w ogóle istnieje. Operator mówił, że zrobi sobie research całej historii, poczyta, poszuka i może po prosu na coś wpadnie, gdyż obecnie nie wie co ma robić i jak pomóc temu kolanu, aby nie bolało. Wiem, że ta historia jest długa, zagmatwana, lecz może Pan Doktor spotkał się już z tak nietypowym stawem kolanowym i umiałby jakkolwiek zareagować na taką sytuację. Z góry dziękuję i pozdrawiam! Paulina
Mogę dodać jeszcze, że podczas operacji w styczniu 2020 r. kiedy lekarze chcieli usunąć element stabilizujący z kości udowej nie mogli go znaleźć, gdyż w miejscu, w którym był on mocowany po prostu go nie było. Aby go usunąć musieli naciąć skórę 6cm dalej od miejsca jego mocowania. Implant jak się okazało być zaplątany w więzadło MCL i groziło, że podczas jego usuwania się ono zerwie, ale na szczęście tak się nie stało. Taśma, która była również częścią implantu została w 90% usunięta, pozostawili jej kawałek, który jest dość mocno zrośnięty już z tkanką, gdyż nie chcieli aż tak rozwalać wszystkiego w środku. Operator wspomniał, że taśma stała się obojętna biologicznie i nie będzie ona powodować reakcji alergicznej ani innej podobnej. Pierwsza operacja została wykonana 21.05.2019 r., druga operacja 15.01.2020 r. a trzecia operacja 1.07.2020 r.
Witam serdecznie Pani Paulino, bardzo proszę o kontakt. annaszczepanik04@gmail.com
Jestem po 7 operacji kolana, i niestety mimo upływu czasu z kolanem dzieje się coś niedobrego. Chciała bym podpytać o kilka rzeczy.
Faktycznie długa historia. Z takimi pewnie lepiej od razu na priv pisać. Odpowiem krótko. Nie wiem czemu wszyscy upierają się u Pani na rekonstrukcje tego MPFL i to jako izolowaną procedurę mająca stabilizować rzepkę. MPFL jako dodatkowy system stabilizacji tak, ale nie jako podstawowy. W takiej sytuacji zawsze powoduje jedynie zwiększenie przyparcia i ból. Dziś ból pewnie wynika właśnie z przyparcia, uszkodzeń chrząstki i obniżenia rzepki, bo nie wierze, że po tej historii i przy słabych mieśniach jest wystarczająco wysoko. Kolano wymaga analizy, oceny osi, rotacji, toru ruchu rzepki, bruzdy. MPFL na szarym końcu.
Dzień dobry.
Mam 14 lat i aktualnie jestem w trakcie czekania na zabieg. Lekarz ortopeda rozważa dwie opcje na chwilę obecną – przesunięcie guzowatości kości piszczelowej i rekonstrukcję mpfl lub spłycenie bruzdy z rekonstrukcją mpfl. Kąt TT-TG mam na poziomie 26mm, bruzda jest praktycznie płaska. Mam nawrotowe zwichanie rzepek. Ostatni wypadek miał miejsce ok. 5 miesięcy temu, ale było to miesiąc po pierwszym zwichnięciu rzepki w tym kolanie (za pierwszym razem rzepka zwichnęła się bardzo mocno i dopiero po prawie 2 godzinach lekarze zdołali ją nastawić, bo gdzieś się przyblokowała, za drugim natomiast wyskoczyła „byle jak” i wskoczyła na miejsce, co miało miejsce przy potknięciu się na spacerze). Od tego czasu do takiego incydentu nie doszło, ale odczuwam dużą niestabilność, kolano trzeszczy przy zginaniu i prostowaniu, a dodatkowo przy przenoszeniu ciężaru ną tą nogę mam wrażenie, jakby rzepka miała wypaść (przesuwa się trochę do dołu i zahacza o kość? ból chwilowy, ale nieprzyjemny, niestabilność utrudnia nawet zejście po schodach).
Moje pytania są następujące : jak inwazyjne są oba te zabiegi i czy dla osoby w moim wieku będą odpowiednie? Nie rosnę już, chrząstki mam „zamknięte”. Mój lekarz trochę waha się nad tym, żeby w takim wieku wykonać zabieg spłycenia bruzdy, bo twierdzi, że mogę tego fizycznie nie przyjąć za dobrze i może lepiej poczekać z tym rok/dwa lata, bo to podobno poważna oraz dosyć trudna operacja. Co Pan o tym sądzi?
Panie Doktorze bardzo dobry podcast, myślę że nie jednej osobie pomoże w zrozumieniu wyżej wymienionych zabiegów jak i sytuacji w której się znaleźli 😉
Dziękuję za taki fajny komentarz. 🙂