Podcast: Play in new window | Download (Duration: 23:57 — 32.9MB)
Subscribe: Google Podcasts | RSS
Odcinek dwudziesty pierwszy podcastu Ortopedia – Moja Pasja!
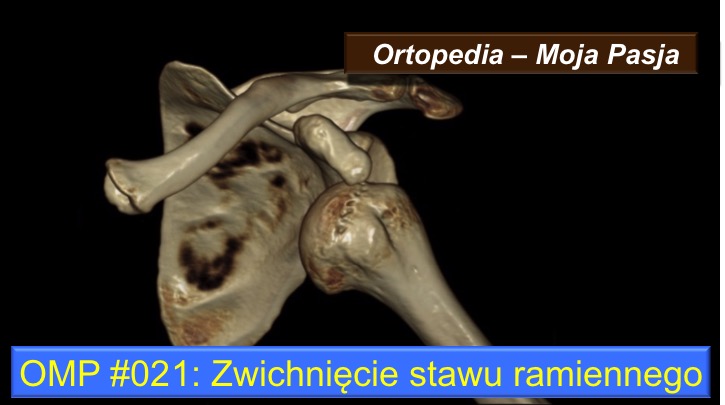
Zwichnięcie stawu ramiennego – pierwszorazowe
Upadek na bark może spowodować jego zwichnięcie. Zwichnięcie stawu ramiennego. W tym odcinku omawiam jak postępować zaraz po zwichnięciu, jakie zrobić badania oraz jakie leczenie zastosować.
To bardzo ważne, bo u młodych osób dochodzi do nawrotu zwichnięcia u ponad 72%!
W tym odcinku podcastu usłyszysz:
- 1:00 Staw ramienny czy staw barkowy
- 2:11 Co to jest zwichnięcie?
- 4:10 Anatomia
- 6:04 Losy pacjenta po zwichnięciu
- 8:39 Statystyki leczenia zachowawczego
- 9:48 Co zrobić przed podjęciem decyzji o leczeniu?
- 12:45 Scenariusz #1 – leczenie zachowawcze
- 14:12 Scenariusz #2 – szycie obrąbka
- 16:54 Scenariusz #3 – złamanie przedniej krawędzi panewki
- 18:01 Scenariusz #4 – złamanie Hill-Sachs
- 20:34 Scenariusz #5 – złamanie guzka większego
- 22:44 Zakończenie
*****************************
Jeśli chciałbyś przeskoczyć do konkretnego rozdziału, użyj menu rozwijalnego odtwarzacza poniżej!
*****************************
Linki:
- https://youtu.be/1dL5Ff8HjPU stabilizacja barku
- https://youtu.be/PTpHk2IEuh4 wykonywanie dojść do barku
- www.drmick.pl/016 – zwichnięcie rzepki
- www.drmick.pl/014 – profilaktyka na narty
- Moja strona internetowa www.drmick.pl
- Kanał YouTube Doktor Mick
- Primary Repair Versus Conservative Treatment of First-Time Traumatic Anterior Dislocation of the Shoulder
- Traumatic First Time Shoulder Dislocation: Surgery vs Non-Operative Treatment
Zwichnięcie stawu ramiennego – podcast w formie audio i wideo
Podcast udostępniam na wszelakich aplikacjach podcastowych typu iTunes (i wszystich które korzystają z katalogu iTunes) oraz Spotify, Google Podcast, Stitcher, iHeart Radio, Android
Oglądając wideo zasubskrybuj proszę kanał na YouTube oraz kliknij symbol dzwoneczka, dzięki temu otrzymasz powiadomienie, gdy opublikuję nowy film.
A jeśli wolisz czytać to śmiało przewijaj w dół lub pobierz tekst w wersji PDF
Korzystając z poniższego odtwarzacza możesz przeskoczyć do interesującego Cię rozdziału.
Wystarczy kliknąć w rozwijalną listę:
Transkrypcja:
Nie tak dawno, przed wyjazdem na narty, zachęcałem Cię, abyś nauczył się prawidłowo upadać. Kto słuchał czternastego odcinka podcastu lub oglądał na Youtubie jak wywracam się na śniegu, wie że zachęcałem do upadania na bark. Potem na nartach sam tak upadłem i nieco nadwyrężyłem sobie staw barkowo-obojczykowy.Upadek na bark może spowodować jego znacznie poważniejszy uraz – mianowicie zwichnięcie. Dzisiaj będzie więc o zwichnięciu.
Witam Cię bardzo serdecznie w dwudziestym pierwszym odcinku podcastu Ortopedia Moja Pasja. Ja nazywam się Michał Drwięga, jestem ortopedą, a w podcaście omawiam problemy ortopedyczne, pokazuje jak pracuje, czym kieruję się proponując konkretny sposób leczenia oraz jakie są jego alternatywy i możliwe powikłania. Jeśli interesujesz się ortopedią, szukasz rozwiązania swojego problemu po urazie lub uczysz się ortopedii – koniecznie wysłuchaj tej audycji!
Staw ramienny czy staw barkowy? 1:00
Muszę zacząć od pewnej rzeczy, która zawsze mnie denerwuje, kiedy widzę różne polskie opracowania dotyczące barku. Temat dotyczy nazewnictwa. Jak byś powiedział? Staw ramienny czy staw barkowy? No właśnie. Nazwa łacińska to „articulatio humeri”. W tłumaczeniu mamy więc „staw ramienny”. Bark to dla mnie szersze pojęcie. Mówiąc „bark” myślę o wszystkim co znajduje się w okolicy stawu ramiennego. A więc o samym stawie ramiennym, stawie barkowo-obojczykowym, obojczyku, łopatce, mięśniach i ścięgnach ale również o nerwach i naczyniach. Nie powiem więc staw barkowy, bo co to miałoby by oznaczać? Nie ma czegoś takiego.
Temat jaki sobie dziś zadałem to zwichnięcie stawu ramiennego. Czy mogę w takim razie powiedzieć zwichnięcie barku? No właśnie nie. Co prawda umieściłem w tytule taki zwrot, bo potocznie często ludzie takiego właśnie używają, więc chcąc być wyszukanym przez googla, musiałem taki umieścić. Ale zwichnąć może się staw, a nie ma stawu barkowego, więc znowu – nie ma: „zwichnięcia barku”.
Co to jest zwichnięcie? 2:11
Ogólną definicję zwichnięcia w historii prowadzenia podcastu już przytaczałem przy okazji omawiania chociażby niestabilności rzepki w szesnastym odcinku podcastu.
Przypomnę więc tylko, że:
Zwichnięcie polega na tym, że powierzchnie stawowe danego stawu na dłuższy lub krótszy czas tracą ze sobą kontakt.
W przypadku stawu ramiennego, powierzchnia stawowa kości ramiennej traci kontakt z powierzchnią stawową łopatki, czyli z panewką łopatki.
Staw ramienny jest bardzo specyficznie zbudowany, bo ogromna powierzchnia stawowa kości ramiennej pracuje ze stosunkowo małą powierzchnią panewki łopatki. Taka budowa wynika przede wszystkim z potrzeby bardzo dużego zakresu ruchu w tym stawie. Co za tym idzie? Brak tak zwanej stabilizacji kostnej sprawia, że
bark to najczęściej zwichający się staw.
No może rzepka mogłaby z nim konkurować. Z drugiej strony jest to jakoś tak sprytnie wymyślone, że skutki zwichnięcia stawu ramiennego w porównaniu do zwichnięć w innych stawach mogą być stosunkowo niegroźne. Jak popatrzymy na takie kolano czy staw skokowy, to kiedy tam dochodzi do zwichnięcia, to jest to dla pacjenta bardzo duży kłopot. Nawet jak nie dojdzie do towarzyszącego złamania, to i tak sutki najczęściej są opłakane. Zerwane więzadła, uszkodzone nerwy czy naczynia, są najczęściej wskazaniem do leczenia operacyjnego a finalnie taki staw nie ma dużych szans na powrót do 100 procentowej sprawności.
A bark?
Większość zwichnięć to zwichnięcia przednie z oderwaniem obrąbka od panewki, co po nastawieniu stawu ma szansę na wygojenie i zupełnie normalną funkcję,
no po wyrehabilitowaniu oczywiście. Większość…. ale niestety nie wszystkie i wtedy pacjentowi potrzebny jest ortopeda.
Anatomia 4:10
Że staw tworzy: kuliste zakończenie kości ramiennej oraz wklęsła powierzchnia panewki łopatki to już wiesz. Aby nieco powiększyć powierzchnię łopatki a jednocześnie nie ograniczać zakresu ruchu, dookoła panewki zlokalizowany jest elastyczny obrąbek, do którego przymocowane są więzadła obrąbkowo-ramienne, zapewniające stabilność stawu.
Z kolei, do guzków kości ramiennej (mniejszego i większego) przyczepiają się ścięgna mięśni, które poruszają ramieniem, ale również zapewniają stabilność stawu. Każde ścięgno odchodzi w nieco inną stronę, co ma swoje znaczenie w przy zwichnięciu. Ale o tym powiem dopiero na koniec.
W zależności od kierunku zadziałania siły urazu, kość ramienna może przesunąć się względem panewki do przodu, do tyłu lub do dołu. W ten sposób
Wyróżniamy zwichnięcia przednie, które są najczęstsze, tylne oraz dolne.
Zwichnięcie jest trudne do przeoczenia przez pacjenta. Ponieważ zazwyczaj bark samoczynnie nie nastawia się, poszkodowany odczuwa bardzo duży ból, a każda próba ruchu jeszcze ten ból nasila. Ręka jest więc utrzymywana w przymusowej pozycji, a okolica barku jest zazwyczaj widocznie zniekształcona. Ze względu na krwawienie z uszkadzanych tkanek miękkich, dość szybko narasta obrzęk zwichniętego stawu, mogą pojawić się podbiegnięcia krwawe na skórze – ale to już raczej po paru dniach. Niepokojącym objawem są zaburzenia czucia na przedramieniu oraz ręce lub też zaburzenia ukrwienia tych okolic. Dzieje się tak, ponieważ zwichnięta głowa kości ramiennej może ucisnąć, a nawet uszkodzić przebiegające w jej pobliżu naczynia i nerwy zaopatrujące całą rękę.
Losy pacjenta po zwichnięciu 6:04
Co się dzieje z takim pacjentem? Poszkodowany trafia do lekarza, który po zebraniu wywiadu i delikatnym zbadaniu powinien zlecić badanie RTG w 2-3 projekcjach, dla prawidłowej wizualizacji zwichnięcia i wykluczenia ewentualnych, towarzyszących złamań. Tu na marginesie powiem, że przy zwichnięciach tylnych, łatwo jest przeoczyć patologię, szczególnie jeśli wykona się tylko jedną projekcję RTG. Oprócz tzw. objawu żarówki, gdzie kość ramienna wygląda właśnie jak żarówka, może nic nie wskazywać na zwichnięcie.
Po określeniu kierunku zwichnięcia bark musi zostać nastawiony. W idealnym świecie,
pacjent powinien być na chwilę uśpiony w celu nastawienia zwichnięcia.
W rzeczywistości jednak, rzadko kiedy w szpitalu na ostrym dyżurze takie są możliwości. Wynikają przede wszystkim z braku dostępu do anestezjologa, ale czasem również z faktu, że pacjent niedawno coś jadł, a do uśpienia powinien być na czczo, czyli od minimum sześć godzin nie powinien jeść a cztery pić.
Idealnie jeśli pacjent trafi do dużego ośrodka, gdzie oprócz dyżuru ortopedycznego jest np. chirurgia lub ginekologia, bo wtedy zazwyczaj jest szansa na dyżur anestezjologa, który wpadnie na paręnaście minut i porządnie znieczuli pacjenta.
Jeśli pacjenta nie usypiamy, to dostaje on różnego rodzaju leki przeciwbólowe i nastawiamy bez uśpienia. Metod nastawiania jest wiele i zazwyczaj każdy lekarz ma jakiś swój sprawdzony sposób.
Niestety
nie wszystkie zwichnięcia da się nastawić w warunkach ambulatoryjnych
i wtedy już musimy koniecznie zorganizować możliwość znieczulenia ogólnego. Ba czasem nawet w uśpieniu bark nie chce się nastawić i wtedy konieczna jest operacja!
Ale załóżmy, że udało się nastawić w taki czy inny sposób. Co potem?
- Jakie zaproponować pacjentowi postępowanie?
- Czy potrzebny mu jest gips?
- A może wystarczy orteza?
- Jeśli unieruchomienie to w jakie pozycji?
- A może trzeba poszerzyć diagnostykę?
- Ale co zrobić USG, rezonans czy Tomografię?
- Kiedy wysłać go na fizjoterapię?
- A może najlepiej zoperować?
Jak widzisz opcji jest cała litania i nie można każdemu zaproponować tego samego, bo postępowanie zależy od tego co stało się w stawie, a w zasadzie w barku, bo nie tylko w samym stawie ramiennym.
Statystyki leczenia zachowawczego 8:39
Statystyki pokazują, że jeśli mamy do czynienia z pierwszym epizodem zwichnięcia i na zdjęciu RTG nie ma widocznej towarzyszącej patologii to leczenie zachowawcze takiego pacjenta bez wykonania żadnej dodatkowej diagnostyki
doprowadza do wystąpienia kolejnego zwichnięcia w 14 do nawet 100% przypadków.
Wynik uzależniony jest przede wszystkim od wieku pacjenta w czasie tego pierwszego zwichnięcia, uprawiania sportów kontaktowych oraz uprawiania sportów wykorzystujących pozycję ręki ponad głową. Im młodszy pacjent, tym większe ma szanse na kolejne zwichnięcie i powstanie przewlekłej niestabilności.
- U pacjentów poniżej 20 roku życia odsetek ponownego zwichnięcia to od 72 do 100%,
- w przedziale 20-30 lat 70-81%
- a powyżej 50 roku życia spada do 14-22%.
Na mojej stronie w notatkach do tego podcastu znajdziesz link do artykułu naukowego z 2016r ujmującego całościowo podejście do pierwszorazowego zwichnięcia stawu ramiennego.
Co zrobić przed podjęciem decyzji o leczeniu? 9:48
Patrząc na te statystyki, można powiedzieć, że jeśli doszło do pierwszego zwichnięcia to po leczeniu zachowawczym u młodych ludzi, raczej dojdzie do ponownego zwichnięcia. Co więc zrobić, aby zminimalizować to ryzyko?
Wg mnie, tak duże ryzyko ponownego zwichnięcia wynika z tego, że unieruchamiamy pacjenta, u którego nie mamy do końca pewności co się stało. Co tak naprawdę się uszkodziło. Bo że najczęściej obrąbek to wiemy. Ale:
- czy po nastawieniu wrócił on na miejsce i ładnie przylega do panewki?
- A może jest zsunięty na przednią powierzchnię szyjki panewki i wcale nie rokuje wygojeniem?
- A może jest rozerwany, jego struktura jest uszkodzona.
- A może to wcale nie obrąbek, tylko oderwały się więzadła od obrąbka i wiszą gdzieś w okolicy luźno?
- Albo oderwały się one od kości ramiennej a nie z obrąbkiem lub od obrąbka, czyli mamy do czynienia z patologią HAGL? czyli Humeral Awulsion Glenohumeral Ligament?
Niestety, nie możemy mieć również pewności co do złamania.
Często widzę, że pacjent ma wykonane na ostrym dyżurze jedno zdjęcie AP przed zwichnięciem i jedno po nastawieniu, też AP i to wszystko. No nie jest to pełne wykorzystanie możliwości diagnostycznych. Na takich dwóch zdjęciach spokojnie możemy przegapić dwie bardzo ważne rzeczy. Mianowicie złamanie przedniej krawędzi panewki oraz złamanie tylnej powierzchni głowy kości ramiennej typu Hill-Sachs. Co jeśli jedno z takich złamań lub też oba będą obecne? Oczywiście znowu zwiększa to szansę na niepowodzenie po leczeniu zachowawczym.
Co powinniśmy więc zrobić przed podjęciem decyzji o sposobie leczenia pierwszorazowego zwichnięcia stawu ramiennego?
Mój wybór pada na badanie rezonansem magnetycznym.
To badanie jest w stanie pokazać dość dokładnie, co złego stało się w stawie. Oceni jak wygląda i gdzie znalazł się obrąbek, jak uszkodziły się więzadła oraz czy nie ma złamania. Ważne jest to, że rezonans wykonywany niedługo po urazie, nie musi być w wersji artrografii, czyli nie ma konieczności podawania kontrastu do stawu, tak jak to jest normalnie, kiedy chcemy ocenić obrąbek. Na świeżo, wystarczającym kontrastem jest krew znajdująca się w stawie.
W wybranych przypadkach, kiedy stwierdzane złamanie jest wystarczająco poważne, wykonujemy dodatkowo badanie tomografii komputerowej.
Teraz kiedy już dokładnie wiemy co stało się w stawie, do czego doprowadziło zwichnięcie, możemy świadomie podjąć decyzję o leczeniu.
Kilka scenariuszy postępowania.
Scenariusz #1 12:45
Najłagodniejszy wyrok czeka pacjenta, u którego doszło do izolowanego oderwania obrąbka przedniego wraz z więzadłami. Po nastawieniu takiego zwichnięcia, jest duża szansa, że obrąbek wróci na miejsce i przy odpowiednim unieruchomieniu przyrośnie się i znów będzie stabilizował staw.
W takiej sytuacji zalecę pacjentowi unieruchomienie barku w ortezie na 3 tygodnie. Idealnie gdyby orteza utrzymywała pozycję zbliżoną do pośredniej, bo dzięki temu więzadła będą względnie napięte i obrąbek nie będzie zsuwał się na panewkę. Co więcej, napięte ścięgno mięśnia podłopatkowego będzie dociskało go do panewki.
Po 3 tygodniach rozpoczynamy rehabilitację, unikając do min 6 tygodni rotacji zewnętrznej oraz odwiedzenia powyżej 90 stopni. Po upływie 6 tygodni kontynujemy mobilizację zakresu ruchomości, ale bardzo powoli. W zasadzie nie powinniśmy tego robić na siłę. Pełnego zakresu ruchomości nie zalecam do upływu nawet 3 miesięcy. Przez cały okres fizjoterapii wzmacniamy mięśnie różnymi technikami, ale zawsze nie przekraczając dozwolonych zakresów ruchomości. Pełna aktywność sportowa, szczególnie z użyciem ręki ponad głową, z rzucaniem nie jest zalecana przed upływem 6 miesięcy.
Czy to długo? Wg mnie długo, szczególnie, że nadal nie wiemy czy wszystko dobrze się wygoi i czy nie dojdzie do wtórnego zwichnięcia. Statystyki jednak mówią same za siebie.
Scenariusz #2 14:12
Wszystko mamy tak samo jak w scenariuszu pierwszym, ale decydujemy się od razu przyszyć obrąbek.
Takie zalecenie otrzymał by ode mnie sportowiec lub każda osoba sportowo lub zawodowo wykorzystująca ruchy ręką ponad głową.
U takiej osoby nie zaryzykowałbym 6 miesięcznego postępowania zachowawczego, które z dużym prawdopodobieństwem nie zakończy się wyleczeniem. Kto pracuje ze sportowcami wie, że oni nie mają czasu na leczenie. Idealnie byłby aby za tydzień mogli już normalnie trenować. A co dopiero ryzyko niepotrzebnie zmarnowanych 6 miesięcy na leczenie zachowawcze.
Dlatego u takich osób leczenie operacyjne będzie zdecydowanie lepszym rozwiązaniem, ponieważ zmniejsza ryzyko nawrotu.
W opracowaniu Jakobsena z 2007 roku:
- nawrót zwichnięć w grupie operowanej wynosił zaledwie 3% w porównaniu z grupą nieoperowaną gdzie odnotowano 54% nawrotów.
- Co więcej po 8 latach w grupie nieoperowanej 74% osób prezentowało wyniki niezadawalające a w grupie operowanej po 10 latach w 72% wynik był dobry lub bardzo dobry.
Leczenie operacyjne w przypadku prostego oderwania obrąbka jest w dzisiejszych czasach dość proste i małoinwazyjne.
Przeprowadzane jest artroskopowo.
Jeśli jesteś ciekawy jak wygląda operacja to na moim kanale na Youtubie można dokładnie wszystko prześledzić. W notatkach oczywiście zamieszczę linki do tych filmów.
W okolicy barku wykonuje się trzy małe nacięcia przez które wprowadzana jest do stawu kamera i narzędzia. Odświeżamy krawędź panewki gdzie przyczepia się obrąbek, a następnie doszywamy go tam przy użyciu specjalnych kotwiczek. Cały zabieg nie trwa dłużej niż godzinę.
Pod koniec zabiegu, kiedy mamy jeszcze kamerę w stawie, oceniamy bezpieczne zakresy ruchomości, które pacjent będzie mógł wykorzystywać od razu w trakcie fizjoterapii. Unieruchomienie jest względne, bo co prawda zabezpieczamy bark w ortezie, ale od razu możemy nim ruszać.
Reszta postępowania nie różni się znacznie od omawianego leczenia zachowawczego, bo w końcu chodzi o przyrośnięcie tkanek i ich przebudowę. Tu fizjologia działa identycznie. Mamy jednak różnicę w pewności wyniku i nie martwimy się, że po 6 miesiącach okaże się, że czas zmarnowaliśmy.
Scenariusz #3 16:54
W badaniu rezonansem magnetycznym okazuje się, że doszło do złamania przedniej krawędzi panewki.
Drobne złamanie, bez większego przemieszczenia, możemy zostawić i leczyć zachowawczo. Gorzej jeśli, odłamany fragment jest duży i przemieszczony. Jeśli w takiej sytuacji nie zakwalifikuje pacjenta do leczenia operacyjnego, to i tak mała powierzchnia panewki będzie ostatecznie jeszcze mniejsza co najprawdopodobniej doprowadzi bezpośrednio do przewlekłej niestabilności stawu.
Złamanie przedniej krawędzi panewki leczymy operacyjnie.
Zabieg taki możemy przeprowadzić artroskopowo lub otwierając staw od przodu. Odłamany fragment nastawiamy i zespalamy najczęściej tak zwanymi śrubami kaniulowanymi lub odpowiednimi szwami.
Postępowanie bezpośrednio po zabiegu uzależniam przede wszystkim od stopnia uzyskanej stabilności zespolenia. Jeśli jestem pewny swojej pracy, postępowanie jest takie jak przy zwykłym szyciu obrąbka. Jeśli nie do końca, zalecam czasowe unieruchomienie w celu ochrony zespolenia.
Scenariusz #4 18:01
Wspominałem już gdzieś wcześniej o złamaniu Hill-Sachsa. Co to takiego? Otóż, kiedy głowa kości ramiennej zwichnie się do przodu to jej tylna powierzchnia opiera się na przedniej powierzchni łopatki. I co się wtedy dzieje?
Głowę kości ramiennej porównałbym do wafelka na lody wypełnionego galaretką a przednią krawędź panewki do noża. Co się stanie jak kubeczek oprzemy na nożu? Oczywiście nóż wbije się w niego. To samo dzieje się, kiedy głowa kości ramiennej oprze się mocno na przedniej krawędzi panewki. Łopatka najzwyczajniej w świecie wbija się w nią. To jest też powód dlaczego nie zawsze łatwo jest nam nastawić zwichnięcie. Po prostu kość zaczepiona jest o kość. Co więcej, jak mocno pociągniemy przy nastawianiu, to możemy nawet wyłamać przednią krawędź panewki.
Jak już nastawić się uda, to na tylnej powierzchni głowy kości ramiennej pozostaje wgłębienie, które zmniejsza powierzchnię stawową.
Zagłębiając się dalej w teorię, mówimy o tak zwanych złamaniach on-tack oraz off-track. W wielkim skrócie polega to na tym, że obliczamy, czy przednia krawędź panewki przy ruchu odwiedzenia i rotacji zewnętrznej ma szansę wejść w kontakt ze złamaniem.
Jeśli złamanie Hill-Sachs’a jest w obrębie powierzchni określanej jako „track” to mówimy o złamaniu on-track i taki bark jest względnie bezpieczny, nie predysponuje do nawrotu zwichnięcia. Jeśli złamanie jest poza śladem, to oczywiście jest off-track i predysponuje do nawrotów zwichnięcia. Dlaczego? Przy odpowiednim ustawieniu barku, wklęśnięcie na powierzchni stawowej może przejść poza przednią krawędź panewki łopatki i dochodzi do zwichnięcia.
On-track nie zwiększa ryzyka powtórnego zwichnięcia
Off-track zwiększa ryzyko powtórnego zwichnięcia
Zapytasz i co wtedy? Wyjścia są trzy.
- Wypełniamy złamanie – dość trudna sprawa.
- Powiększamy panewkę przez dołożenie bloczka kostnego na przedniej krawędzi metodą Latarjet.
- Skracamy ścięgno mięśnia podgrzebieniowego metodą remplissage.
Temat jeszcze bardziej komplikuje się, w sytuacji zmniejszenia powierzchni panewki w zwichnięciach nawrotowych, ale to już wykroczyłoby znacznie poza dzisiejszy temat świeżego zwichnięcia pierwszorazowego więc zostawiam omówienie tego na następny raz.
Scenariusz #5 20:34
Czy jest jeszcze jakiś inny scenariusz przy świeżym zwichnięciu?
Pewnie nie jeden. Ale chciałbym zwrócić uwagę na pewien konkretny. Omawiając krótko anatomię mówiłem o ścięgnach. Teraz zdradzę po co o tym wspominałem.
Ścięgno mięśnia podgrzebieniowego przyczepia się do guzka większego i biegnie do tyłu. Kiedy głowa kości ramiennej zwichnie się do przodu, ścięgno ulega mocnemu naciągnięciu. Tak mocnemu, że może oderwać się wraz z kawałkiem kości.
Mówimy wtedy o złamaniu guzka większego.
Takie złamanie raczej na pewno uda się zobaczyć na zdjęciach RTG kiedy głowa kości ramiennej jest jeszcze zwichnięta. Z kolei na zdjęciu po nastawieniu, szczególnie jeśli zrobimy tylko jedną projekcję AP, może wydawać się, że guzek wrócił na swoje miejsce. W każdym razie nie widać, żeby był przemieszczony. No i tu możemy wpaść w pułapkę.
Należy upewnić się, że faktycznie nie ma przemieszczenia wykonując jeszcze jakąś drugą projekcję RTG lub badanie tomografii komputerowej. Inaczej nie możemy mieć stu procentowej pewności, że guzek jest faktycznie na miejscu. Ktoś powie, że złamanie guzka to zawsze widać, bo jak się przemieści do góry to ewidentnie odstaje i można to zobaczyć na RTG. I tu się akurat zgodzę. Ale co jeśli to mięsień podgrzebieniowy mocniej pociągnie i guzek schowa się niejako z tyłu, za głową? Wtedy już można nie zobaczyć, a jest to duży problem, bo bark trwale traci możliwość wykonywania czynnej rotacji zewnętrznej.
Leczenie takiej przypadłości na świeżo jest co prawda operacyjne ale dość proste. Schody zaczynają się, kiedy ktoś goi bark nieświadomy przez ładnych kilka tygodni a potem po kolejnych tygodniach nieskutecznej rehabilitacji nagle dowiaduje się że guzek jest kompletnie przemieszczony. Leczenie takiego, zastarzałego złamania jest znacznie trudniejsze.
Czy ja jeszcze chciałem dzisiaj coś omówić? Nie, chyba to już wszystko. 22:44
Fajnie że wysłuchałeś do końca tego wywodu. Mam nadzieję, że chociaż trochę udało mi się przybliżyć Ci temat świeżego zwichnięcia. To trudny temat i spodziewam się, że nie wszyscy zgodzą się z moim punktem widzenia. Zgody nie ma, bo nie ma dziś jasnych wytycznych jak, w konkretnej sytuacji najlepiej postąpić.
Jeśli więc masz inne przemyślenia, podziel się nimi proszę w komentarzach. Jak się zgadzasz to też napisz.
Czekam również na opinie w serwisie iTunes i z góry za nie dziękuję.
Na koniec zwykle życzę Ci wielu udanych i bezpiecznych aktywności sportowych. Dziś z racji ogólnonarodowej kwarantanny, kiedy większość naszych aktywności, a już na pewno aktywności sportowych, jest ograniczonych, życzę Ci zachowania odporności, tak aby Twój organizm nawet nie zauważył obecności jakiegokolwiek wirusa i sam zniszczył go w zarodku.
Pozdrawiam i do usłyszenia!
Witaj , bardzo ciekawy podcast, nie lekceważmy zwichnięć barku gdyż może się to dla nas źle skończyć, pozdrawiam
Świetne treści! dla fizjoterapeuty ta strona jest skarbnicą wiedzy. Możemy zajrzeć do stawu poprzez filmy, zobaczyć na czym dokładnie polega metodyka operacyjna co niezwykle otwiera oczy i pobudza wyobraźnie, pozwalając zrozumiec procesy naprawcze, wskazania i przeciwskazania. Dzieki piękne za dzielenie się wiedzą, w tak przystępny. i konkretnym wydaniu. Pozdrawia.. Łukasz
Bardzo dziękuję za ciepłe słowa. 🙂